Você já ouviu falar em histeroscopia e sua aplicação específica no tratamento da infertilidade feminina? Bem, eu vejo, em consultório e na literatura médica, que muitas dúvidas giram em torno desse tema, principalmente sobre o papel desse procedimento na restauração da fertilidade quando há alterações anatômicas no útero. Hoje, decidi organizar e compartilhar todo meu conhecimento e experiência sobre como corrigir septos e aderências uterinas com esse método atualizado, seguro e cada vez mais humanizado.
O que é histeroscopia?
A histeroscopia é um procedimento minimamente invasivo que permite ao profissional examinar e tratar o interior da cavidade uterina com uma câmera delicada, chamada histeroscópio, introduzida via vaginal. Ela revolucionou o diagnóstico e o tratamento de diversas alterações intrauterinas, pois permite visualizar diretamente a mucosa e intervir imediatamente em algumas situações.
Existem dois tipos principais de histeroscopia:
- Histeroscopia diagnóstica – usada para observar e avaliar possíveis alterações anatômicas no útero.
- Histeroscopia cirúrgica – além de diagnosticar, permite realizar intervenções para corrigir problemas identificados, como septos ou aderências.
O contexto da infertilidade feminina é um dos principais campos onde a histeroscopia teve impacto decisivo, trazendo novas perspectivas para quem busca a gestação, tanto de forma natural quanto por reprodução assistida.
Corrigir o que impede a natureza de seguir seu curso pode ser o início de uma nova história.
Quando a histeroscopia é indicada?
A indicação do procedimento costuma ocorrer quando exames de imagem, sintomas ou histórico clínico levam à suspeita de alguma alteração no útero, que pode impactar a fertilidade. Os principais cenários incluem:
- Investigação de infertilidade sem explicação aparente
- Repetidas falhas em tratamentos de fertilização
- Abortamentos recorrentes
- Suspeita de alterações uterinas, como septos, aderências, pólipos ou miomas submucosos
- Avaliação de sangramentos uterinos anormais
Em minha experiência, especialmente quando há história de dificuldades em engravidar, é comum identificar que o útero abriga detalhes anatômicos que nem sempre aparecem em exames convencionais.
Principais alterações uterinas que afetam a fertilidade
No universo da infertilidade, destacam-se algumas condições diretamente ligadas à anatomia do útero, capazes de dificultar a implantação do embrião ou impedir o desenvolvimento pleno da gestação.
Septos uterinos (útero septado)
O septo uterino é uma faixa de tecido fibroso que divide, de forma parcial ou total, o interior da cavidade uterina. Ele pode ser identificado ainda na origem embrionária do útero, persistindo até a idade adulta da mulher.
Mesmo que a paciente não tenha sintomas, o septo pode atrapalhar a chegada dos embriões ao endométrio saudável, favorecer abortos espontâneos ou falhas nos tratamentos de reprodução.
Em minha rotina, vejo que a remoção do septo por histeroscopia, quando indicada, eleva de maneira significativa a chance de gestação e de evolução saudável da gravidez.
Aderências uterinas (sinéquias ou síndrome de Asherman)
Sinéquias uterinas são bandas de tecido cicatricial que unem paredes do útero e podem variar de finas e pequenas até densas e extensas, provocando deformações na anatomia.
Essas formações geralmente ocorrem após algum trauma no endométrio, como curetagem, infecções ou cirurgias. Costumam resultar em alterações menstruais, dores e, muitas vezes, infertilidade.
A correção das aderências por histeroscopia pode restaurar o ambiente endometrial, favorecendo a implantação e desenvolvimento do embrião.
Miomas submucosos
Miomas são nódulos benignos de músculo uterino. Quando crescem para dentro da cavidade, chamamos de submucosos. Mesmo que pequenos, eles podem interferir no processo de fertilização, aumentar riscos de abortamento e impactar tratamentos de reprodução.
A histeroscopia cirúrgica, nesses casos, permite a retirada precisa do mioma, sem grandes cortes ou agressões à estrutura do útero.
Pólipos endometriais
Pólipos são elevações do endométrio que, dependendo do tamanho e localização, também dificultam a implantação e nutrição do embrião. A visualização direta pela histeroscopia é fundamental para remoção, especialmente quando há infertilidade.
Síndrome de Asherman
Nesse quadro, o útero apresenta múltiplas aderências internas (sinéquias), frequentemente após procedimentos ou infecções. Essa condição pode ser um verdadeiro desafio, com sintomas que vão de ausência de menstruação a repetidas perdas gestacionais.
Avanços em técnicas de histeroscopia têm possibilitado intervenção precisa e recuperação funcional mesmo em quadros mais complexos.
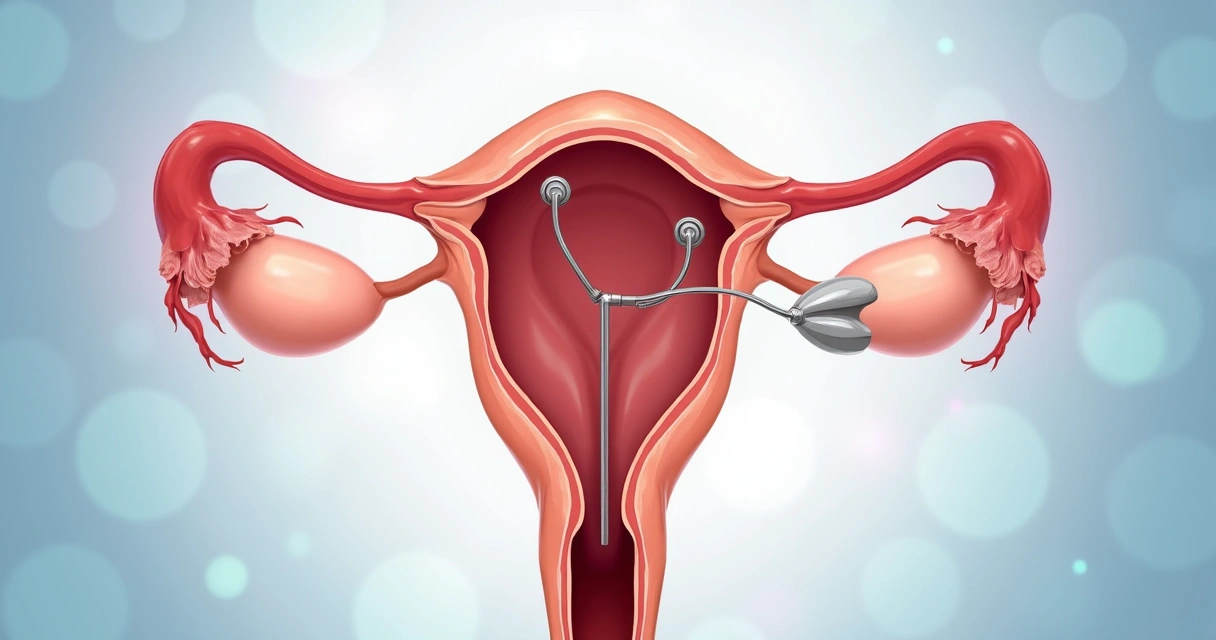
Papel da histeroscopia na restauração da anatomia uterina
Na busca pela fertilidade, o equilíbrio anatômico do útero é um aspecto que não pode ser ignorado. Quando estruturas como septos, aderências, miomas e pólipos distorcem o espaço intrauterino, aumentam as barreiras físicas e biológicas para a implantação do embrião, assim como para o seu desenvolvimento.
O princípio da histeroscopia é simples: corrigir alterações estruturais do útero para permitir que o ambiente intrauterino fique o mais próximo possível do fisiológico.
Ao remover septos, romper aderências, retirar pólipos ou miomas submucosos, a técnica favorece:
- Restauração do formato e volume da cavidade uterina
- Recuperação da superfície endometrial saudável
- Redução do risco de novo surgimento de lesões ou cicatrizes
- Melhora dos índices de implantação embrionária
- Aumento das taxas de gestação plena – seja por vias naturais ou assistidas
O útero, quando em equilíbrio, reconquista sua capacidade de abrigar a vida.
Costumo comparar o processo com restaurar um solo fértil: retirando obstáculos e recuperando o terreno, tudo floresce mais facilmente.
Como a histeroscopia aumenta as chances de gravidez?
Corrigir anormalidades estruturais é determinante para normalizar o ambiente uterino, seja para quem tenta engravidar de forma natural ou quem busca a reprodução assistida.
Os principais benefícios que observo pós-tratamento são:
- Redução de abortos de repetição
- Resolução de falhas em ciclos de fertilização
- Regularização do ciclo menstrual e ausência de sangramentos anormais
- Aumento significativo das taxas de gravidez, principalmente após a correção de septos e aderências
Vários estudos comprovam a eficácia da histeroscopia em devolver ou aumentar a fertilidade, principalmente quando alteram condições detectadas precocemente.
Além disso, a remoção de barreiras físicas diminui o risco de complicações na gravidez, como hemorragias, parto prematuro e distúrbios de localização da placenta.
Histeroscopia diagnóstica x histeroscopia cirúrgica
Na rotina, as pacientes costumam perguntar se toda histeroscopia é igual. A resposta é não. Há diferenças importantes entre os tipos e é fundamental compreender cada uma.
Diagnóstica
Esse método é voltado para identificar alterações na cavidade uterina, visualizar lesões, avaliar a anatomia e direcionar o tratamento. É um exame rápido, feito em consultório, quase sempre sem necessidade de anestesia.
Cirúrgica
Já a histeroscopia cirúrgica vai além: permite a intervenção direta na lesão encontrada. São usadas pinças e instrumentos delicados acoplados ao histeroscópio, permitindo tratamento imediato de septos, pólipos, miomas ou sinéquias, normalmente sob sedação ou anestesia.
Em minha prática, muitas vezes iniciamos uma avaliação com histeroscopia diagnóstica e, caso a alteração seja passível de tratamento imediato e haja consentimento da paciente, a abordagem pode ser convertida em cirúrgica, poupando tempo e evitando novo procedimento.
Indicações detalhadas do procedimento
Reuni, a seguir, as situações mais frequentemente tratadas por histeroscopia no universo da infertilidade e problemas ginecológicos:
- Septos uterinos: indicados principalmente quando há histórico de perdas gestacionais, falhas em tratamentos ou anomalias anatômicas.
- Aderências uterinas e síndrome de Asherman: quando há alteração menstrual, dor ou infertilidade, especialmente após procedimentos intrauterinos prévios.
- Miomas submucosos: principalmente os que se projetam para dentro da cavidade uterina.
- Pólipos endometriais: identificados em exames de imagem ou com quadro clínico de sangramento anormal e infertilidade.
- Malformações do útero: como septações incompletas ou alterações congênitas.
Quando a técnica é recomendada?
O momento de indicar a abordagem depende de alguns fatores:
- Histórico clínico da paciente
- Desejo reprodutivo imediato ou programado
- Resultado de exames de imagem e avaliação ginecológica
- Presença de sintomas, como dor, sangramento irregular ou menstruação ausente
- Falha prévia em tratamentos, fertilização ou gestação natural
Costumo explicar que a histeroscopia é um recurso importante, mas cada paciente deve ser avaliada individualmente, buscando sempre equilibrar benefícios, riscos e expectativas.
Passo a passo da histeroscopia: como é feito o procedimento?
O procedimento de histeroscopia, tanto diagnóstica quanto cirúrgica, segue algumas etapas principais que trago com detalhes a seguir. Dessa forma, busco tranquilizar quem vai passar por ele – o medo do desconhecido costuma ser sempre maior antes da informação correta.
Conhecimento diminui a ansiedade e aproxima a confiança entre paciente e equipe.
1. Preparação prévia
Eu oriento algumas recomendações antes do exame, como jejum, suspensão de relações sexuais e uso de medicamentos que facilitam a dilatação do colo uterino quando necessário. Avalio medicamentos já em uso e condições clínicas individuais para personalizar a preparação.
2. Chegada ao centro cirúrgico ou consultório
A paciente é posicionada em uma cama ginecológica. O canal vaginal é higienizado e introduz-se cuidadosamente o histeroscópio.
3. Visualização da cavidade uterina
Por meio de uma pequena câmera, o profissional visualiza com precisão o interior do útero. Todo o exame pode ser acompanhado em monitor por quem deseja entender o procedimento ao vivo.
4. Identificação e tratamento das alterações
Quando realizado de forma cirúrgica, o instrumento permite atuarmos diretamente sobre o problema: cortando septos, rompendo aderências, retirando pólipos ou fragmentos de miomas. O processo é controlado por vídeo e monitorado em tempo real, garantindo máxima precisão e segurança.
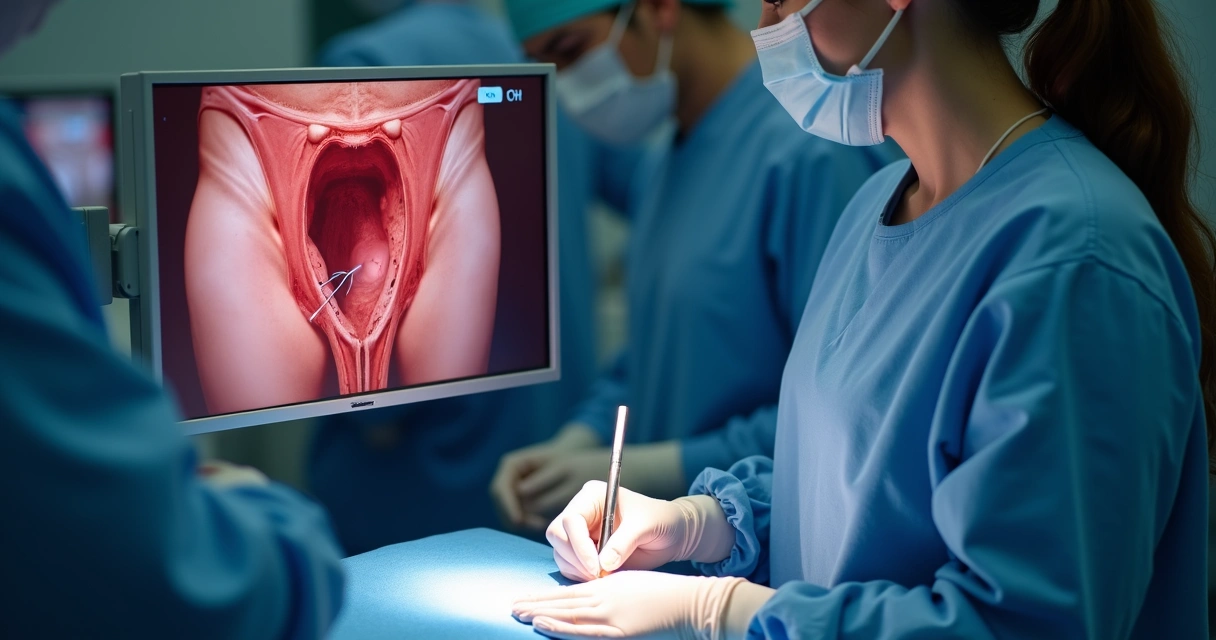
5. Encerramento e recuperação imediata
Após o término, a paciente permanece em observação por breve período. Mostro sempre que a recuperação costuma ser rápida, com alta no mesmo dia na grande maioria das vezes.
Principais recomendações pré e pós-operatórias
Para garantir boa evolução e evitar intercorrências, sigo algumas orientações antes e depois do procedimento:
- Jejum prévio: necessário em histeroscopias cirúrgicas devido ao risco da anestesia.
- Interrupção de determinados medicamentos: faço a avaliação da necessidade de suspender anticoagulantes, antidiabéticos ou outras medicações.
- Repouso relativo nas primeiras 24-48 horas: oriento evitar atividades físicas intensas e relações sexuais nesse período inicial.
- Atenção a sinais de alerta: febre, dor abdominal intensa, sangramento abundante ou corrimento com odor devem ser investigados rapidamente.
- Uso de analgésicos simples: muitos casos evoluem com desconforto discreto, facilmente controlado por analgésicos comuns.
- Acompanhamento pós-procedimento: retorno agendado para discutir os achados, revisar laudos de patologia e planejar próximos passos.
Em minha prática, percebo que oferecer informações claras ajuda na aderência e diminui a ansiedade sobre o pós-operatório.
Segurança, riscos e dúvidas frequentes sobre a histeroscopia
Apesar de ser um procedimento considerado seguro, como toda intervenção, a histeroscopia possui riscos e limitações. O segredo está na adequada preparação, escolha criteriosa da indicação e acompanhamento atento da paciente.
Principais dúvidas respondidas
- A histeroscopia é dolorosa?
Na modalidade diagnóstica, a maioria das pacientes relata apenas desconforto leve e rápido, semelhante a uma cólica menstrual. Na modalidade cirúrgica, a sedação ou anestesia bloqueia totalmente a dor durante o procedimento.
- Quanto tempo dura a recuperação?
Na maior parte dos casos, a paciente pode retornar às suas atividades leves no dia seguinte. Atividades físicas e relações sexuais geralmente são liberadas após alguns dias, conforme o laudo final e a complexidade do procedimento.
- Há riscos de complicações?
Complicações são raras, principalmente em mãos experientes e com uso de equipamentos atualizados. Os principais riscos são perfuração uterina, infecção e sangramento excessivo, todos passíveis de controle.
- Quando posso tentar engravidar após o procedimento?
O tempo de espera depende do tipo de correção, mas geralmente, após 1 ou 2 ciclos menstruais, o útero já está recuperado e apto para receber o embrião.
- O procedimento interfere na fertilização in vitro?
Pelo contrário: a correção de alterações anatômicas aumenta significativamente as chances de sucesso em técnicas de reprodução assistida, como fertilização in vitro (FIV).
- Existe risco de recidiva?
O risco de novas aderências ou septos é baixo, especialmente quando o acompanhamento é rigoroso e os cuidados pós-operatórios são respeitados.
A informação correta e o acesso ao profissional de confiança transformam o receio inicial em decisão consciente e tranquila.
Integração com técnicas de fertilização assistida
No cenário de reprodução assistida, a histeroscopia tem papel decisivo, principalmente nos casos em que há repetidas falhas de implantação. Diversos estudos apontam taxas superiores de gravidez após correções cirúrgicas de septos, sinéquias e pólipos, quando comparadas à conduta expectante.
Em minha experiência, costumo sugerir avaliação da cavidade uterina por histeroscopia antes de ciclos de fertilização, principalmente nas seguintes situações:
- Falhas repetidas de implantação embrionária
- Abortamentos de repetição
- Laudos de exames de imagem inconclusivos
- Quadros clínicos sugestivos de alteração endometrial
Vale lembrar que a sinergia entre os métodos diagnósticos, cirúrgicos e as técnicas de reprodução tem aquele potencial de gerar resultados superiores na busca da gestação.

A importância do acompanhamento especializado e do atendimento humanizado
Promover saúde e fertilidade vai além da técnica. Acompanhamento individualizado, respeito pelo momento emocional da paciente e clareza nas informações marcam o sucesso de qualquer tratamento.
Procuro, em toda jornada, reforçar a escuta ativa e a troca de informações transparentes. Afinal, a rotina de tentativas, medos e expectativas relacionadas à gestação traz consigo angústias profundas, que precisam ser acolhidas com empatia e segurança.
Cuidados técnicos aliados ao olhar humano fazem toda diferença na experiência da paciente.
O acompanhamento contínuo garante que dúvidas sejam sanadas e eventuais intercorrências detectadas precocemente. Outra recomendação essencial é não comparar jornadas: cada história traz seu próprio tempo e desfecho.
Quando buscar avaliação para um possível tratamento com histeroscopia?
Em minha percepção, toda mulher que tenta engravidar há mais de um ano, principalmente se já teve abortos espontâneos, sangramentos irregulares ou exames sugestivos de alterações intrauterinas, deve realizar uma avaliação detalhada com o ginecologista responsável.
Os sintomas mais comuns que justificam investigação são:
- Ausência ou diminuição do fluxo menstrual
- Dor pélvica cíclica ou contínua
- Sangramentos entre as menstruações
- Abortos de repetição
- Dificuldade em engravidar após um ano de tentativas regulares
Ressalto que o diagnóstico precoce é fundamental para o sucesso do tratamento. A histeroscopia, quando indicada, pode ser o divisor de águas para transformar expectativas em resultados reais.

Considerações finais
A histeroscopia tornou-se, em poucos anos, padrão de referência na abordagem de infertilidade relacionada a septos e aderências uterinas, além de outras alterações como pólipos e miomas. O método alia eficiência ao perfil minimamente invasivo, reduzindo riscos, dores e tempo de recuperação. Porém, destaco que a indicação deve ser sempre personalizada.
Corrigir pequenas barreiras físicas pode significar enorme diferença na vida de quem sonha em viver a experiência da gestação. A combinação entre conhecimento técnico, sensibilidade no atendimento e atualização constante é compromisso de toda equipe dedicada ao cuidado com a fertilidade.
Se restarem dúvidas, procure sempre um profissional de confiança. Opte sempre por informações atualizadas, acompanhamento técnico e respeito à sua individualidade e história.
O caminho até a gestação pode exigir novos passos, mas cada escolha certa aproxima o sonho da realidade.